“出现一条危急值,快通知患者!”电脑前,值班的检验科人员正盯着屏幕上跳出的危急值提示信息。2月起,中山大学孙逸仙纪念医院全面启动了门急诊危急值网络报告系统,截至4月6日已报告了355条危急值,平均每个工作日7条。
危急值(critical value)是危及生命的极度异常检验检查结果。当危急值出现时,表明患者可能处于生命危险的边缘状态,需要立即治疗。这种情况下,医院要如何快速反应?带着问题,记者走访了中山大学孙逸仙纪念医院。
过年返乡前竟查出“大出血”
4月8日下午,80多岁的陈女士胸部闷胀、时有疼痛,在家人的护送下,来到中山大学孙逸仙纪念医院就诊,经抽血、B超检查后,陈女士拿到药后便匆忙回家了。30分钟后,检查结果出来了,医院系统跳出危急值提示“双下肢静脉血栓”。门诊护士在5分钟内就与患者本人取得联系,指引其及时回到医院接受紧急处理,避免了肺栓塞的发生。
危急值包括哪些?可以参考这张图片。
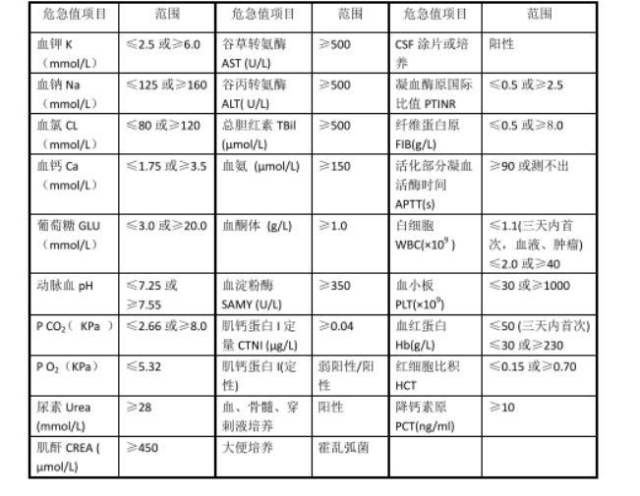
有一些危急值指标很好理解——
比如霍乱弧菌,有可能在大便培养中出现,这可是甲类传染病霍乱的病原体,如果不及时干预,可能造成霍乱在人群中的传播;又如肌钙蛋白,是心肌损伤的一个特异性指标,如果出现异常,意味着出现心肌梗死的概率很高……
但更多的危急值可能与“哑巴器官”“哑巴疾病”有关,患者自身并没有明显症状,实际上却已经危及生命——
当血液中的肌酐超过450微摩尔每升,患者可能已经出现了急性肾衰竭,但自身只有乏力、嗜睡等非特异性的症状;谷草转氨酶、谷丙转氨酶、总胆红素等如果达到危急值,可能提示患者有严重的肝损伤,如果不及时干预,损伤可能变得不可逆,最终导致肝硬化。
在检验科现场,中山大学孙逸仙纪念医院的医护人员赵麦(化名)就讲述了一个亲身经历的故事。
赵麦的婆婆今年初“阳康”后居家休息,有几天排了黑色的大便,自以为是新冠感染后康复的症状,没有在意。
赵麦留了个心眼,催促婆婆到医院检查一下,结果吓了赵麦一大跳——婆婆的血红蛋白只有30克每升(成年女性参考值为110-150克每升),属于重度贫血,可以理解为身体某处发生了大出血,如不紧急输血,可能发生休克。
赵麦分析,婆婆此前接受过消化道手术,创口可能由于某些原因再次出血了。紧急输血后,赵麦松了一口气,但事情至此还没有结束。
输血后的几天,婆婆感觉恢复得不错,甚至提前买好了火车票准备回老家过年。临行前,为保险起见,赵麦又安排婆婆去做了一次血常规检查,结果血红蛋白再次“报警”,只能把火车票取消,再次入院接受了数次输血,才把情况稳定下来。
“因为年纪大、耐受程度比较高,即便处于重度贫血,婆婆都没有感到什么不舒服。”想到这里,赵麦还有点后怕,“要不是危急值报警,她回老家去可能会出大问题。”
要求护士站在10分钟内快速反应
危急值关乎生命,如何才能做到争分夺秒?
“以往危急值的管理多是采取电话通知、纸笔纪录,一来效率比较低,二来没有形成数据,三来也没有完成处置结果的闭环。”该院门诊办公室副主任莫晓东介绍,系统全面启动后,每一条危急值的处理都会在系统内留痕,随时可以查看。
检验检查科室发现门诊、急诊、发热门诊的危急值时,系统会自动发送短信给患者和经治医师,发送系统通知给对应的护士工作站和医生工作站。如果10分钟内护士工作站未有响应的,检验检查科室会用电话通知专科服务台。
护士收到系统通知后,要以电话形式通知患者和经治医师,告知患者务必及时返院治疗,或到就近医疗机构的急诊科处理,并在系统上纪录处理情况。如果10分钟后仍无法联系上患者或医师,需要及时报告门诊办跟进处理。
对门诊医生而言,如果患者返回诊室,医师应该优先处理,并在系统上记录处理情况。如果遇上非门诊开放时间,检验检查科室的人员就要承担起电话通知患者的责任,告知患者及时到就近医疗机构急诊科处理。
一整套闭环下来,就是为了保证出现危急值的患者得到及时、妥当的救治。
“在临床上我们也听过一些因为对危急值不重视,最终失去生命的病例。”该院检验科主任段朝晖提醒,患者如果被医护人员告知出现了危急值,一定要引起重视,及早配合就医。

“出现一条危急值,快通知患者!”电脑前,值班的检验科人员正盯着屏幕上跳出的危急值提示信息。2月起,中山大学孙逸仙纪念医院全面启动了门急诊危急值网络报告系统,截至4月6日已报告了355条危急值,平均每个工作日7条。
危急值(critical value)是危及生命的极度异常检验检查结果。当危急值出现时,表明患者可能处于生命危险的边缘状态,需要立即治疗。这种情况下,医院要如何快速反应?带着问题,记者走访了中山大学孙逸仙纪念医院。
过年返乡前竟查出“大出血”
4月8日下午,80多岁的陈女士胸部闷胀、时有疼痛,在家人的护送下,来到中山大学孙逸仙纪念医院就诊,经抽血、B超检查后,陈女士拿到药后便匆忙回家了。30分钟后,检查结果出来了,医院系统跳出危急值提示“双下肢静脉血栓”。门诊护士在5分钟内就与患者本人取得联系,指引其及时回到医院接受紧急处理,避免了肺栓塞的发生。
危急值包括哪些?可以参考这张图片。

有一些危急值指标很好理解——
比如霍乱弧菌,有可能在大便培养中出现,这可是甲类传染病霍乱的病原体,如果不及时干预,可能造成霍乱在人群中的传播;又如肌钙蛋白,是心肌损伤的一个特异性指标,如果出现异常,意味着出现心肌梗死的概率很高……
但更多的危急值可能与“哑巴器官”“哑巴疾病”有关,患者自身并没有明显症状,实际上却已经危及生命——
当血液中的肌酐超过450微摩尔每升,患者可能已经出现了急性肾衰竭,但自身只有乏力、嗜睡等非特异性的症状;谷草转氨酶、谷丙转氨酶、总胆红素等如果达到危急值,可能提示患者有严重的肝损伤,如果不及时干预,损伤可能变得不可逆,最终导致肝硬化。
在检验科现场,中山大学孙逸仙纪念医院的医护人员赵麦(化名)就讲述了一个亲身经历的故事。
赵麦的婆婆今年初“阳康”后居家休息,有几天排了黑色的大便,自以为是新冠感染后康复的症状,没有在意。
赵麦留了个心眼,催促婆婆到医院检查一下,结果吓了赵麦一大跳——婆婆的血红蛋白只有30克每升(成年女性参考值为110-150克每升),属于重度贫血,可以理解为身体某处发生了大出血,如不紧急输血,可能发生休克。
赵麦分析,婆婆此前接受过消化道手术,创口可能由于某些原因再次出血了。紧急输血后,赵麦松了一口气,但事情至此还没有结束。
输血后的几天,婆婆感觉恢复得不错,甚至提前买好了火车票准备回老家过年。临行前,为保险起见,赵麦又安排婆婆去做了一次血常规检查,结果血红蛋白再次“报警”,只能把火车票取消,再次入院接受了数次输血,才把情况稳定下来。
“因为年纪大、耐受程度比较高,即便处于重度贫血,婆婆都没有感到什么不舒服。”想到这里,赵麦还有点后怕,“要不是危急值报警,她回老家去可能会出大问题。”
要求护士站在10分钟内快速反应
危急值关乎生命,如何才能做到争分夺秒?
“以往危急值的管理多是采取电话通知、纸笔纪录,一来效率比较低,二来没有形成数据,三来也没有完成处置结果的闭环。”该院门诊办公室副主任莫晓东介绍,系统全面启动后,每一条危急值的处理都会在系统内留痕,随时可以查看。
检验检查科室发现门诊、急诊、发热门诊的危急值时,系统会自动发送短信给患者和经治医师,发送系统通知给对应的护士工作站和医生工作站。如果10分钟内护士工作站未有响应的,检验检查科室会用电话通知专科服务台。
护士收到系统通知后,要以电话形式通知患者和经治医师,告知患者务必及时返院治疗,或到就近医疗机构的急诊科处理,并在系统上纪录处理情况。如果10分钟后仍无法联系上患者或医师,需要及时报告门诊办跟进处理。
对门诊医生而言,如果患者返回诊室,医师应该优先处理,并在系统上记录处理情况。如果遇上非门诊开放时间,检验检查科室的人员就要承担起电话通知患者的责任,告知患者及时到就近医疗机构急诊科处理。
一整套闭环下来,就是为了保证出现危急值的患者得到及时、妥当的救治。
“在临床上我们也听过一些因为对危急值不重视,最终失去生命的病例。”该院检验科主任段朝晖提醒,患者如果被医护人员告知出现了危急值,一定要引起重视,及早配合就医。




暂时没有评论